Стопа — это сложная и очень важная часть всего скелета человека. Она состоит из 26 костей, 107 связок и 20 различных мышц и сухожилий. Стопа является «фундаментом» организма, именно она берёт на себя нагрузку всего тела во время передвижения человека.
Стопа состоит из костей, которые составляют её основу (скелет); связок, подвижно соединяющих кости между собой в местах их сочленения (суставах); мышц, служащих для приведения стопы в движение; сосудов, по которым проходит кровь; нервов, вызывающих работу мышц; и кожи, покрывающей стопу.
|
В скелете стопы выделяют три отдела: предплюсна, плюсна и фаланги пальцев. Наиболее выступающие вперёд точки фаланг пальцев называются пальцевой дугой. Нижняя поверхность стопы называется подошвенной, верхняя – тыльной. |
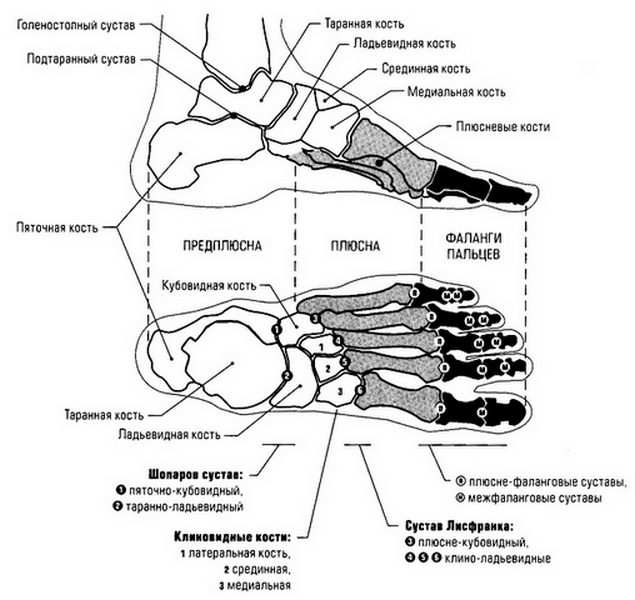 |
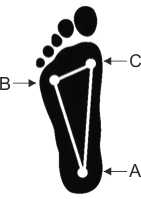 |
Опора на стопу осуществляется в 3 точках: точка А - пяточный бугор, точка В - головка 5 плюсневой кости, точка С -. головка 1 плюсневой кости. |
Стопа имеет сводчатое строение. В ней принято различать два продольных свода и один поперечный.
|
АС - внутренний продольный (рессорный) свод; АЕ - наружный продольный (грузовой) свод; DE - поперечный свод. За плюсневыми костями, перед пальцами расположено наиболее широкое место передней части стопы, образованное головками сочленений костей плюсны и пальцев и именуемое поперечным пучком (дуга ВС). |
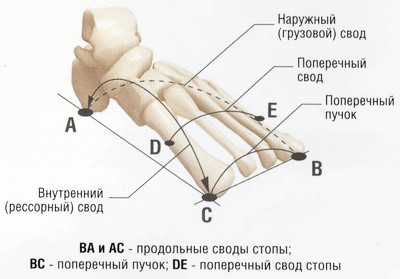 |
Продольные костные своды:
- внутренний (рессорный) образован пяточной, таранной, ладьевидной, тремя клиновидными, 1,2,3 плюсневыми костями, представляет собой дугу, которая проходит через всю стопу, начинается от пяточного бугра и заканчивается в точке опоры головки 1 плюсневой кости;
Названные кости образуют своеобразную арку - рессору, способную уплощаться и расправляться.
- наружный (грузовой) образован пяточной, кубовидной, 4 и 5 плюсневыми костями, также имеет форму дуги, которая проходит через всю стопу, начинаясь от пяточного бугра и заканчиваясь в точке опоры головки 5 плюсневой кости.
Поперечный свод расположен в плоскости перпендикулярно к дугам продольных сводов над плюсневыми костями.
Рассматривать своды стопы как самостоятельные элементы можно только условно, так как в действительности они находятся в постоянном взаимодействии и функционируют как единый механизм.
Между костным остовом стопы и опорной поверхностью располагаются мягкотканые структуры (мышцы, связки, подкожно-жировая клетчатка, слой собственно кожи), формирующие рельеф подошвенной поверхности стопы, здесь проходят многочисленные сосуды и нервы стопы. Кожа подошвенной области в местах соприкосновения с опорой имеет ячеистое строение. В ней перпендикулярно расположены фиброзные тяжи, между которыми находятся участки жировой ткани, являющиеся хорошими амортизаторами. В области опорных точек (пятка, зона плюснефаланговых суставов) кожа более плотная, устойчивая к сжатию.
Ведущую роль в поддержании сводчатой формы стопы играет подошвенный апоневроз (соединительная ткань). Он прикреплен с одной стороны к бугру пяточной кости, а с другой стороны - к дистальным (наружным) отделам плюсневых костей (в месте их соединения с фалангами пальцев). Вместе со связками и сухожилиям мышц он работает подобно пружине, возвращая распластанный под нагрузкой свод стопы в исходное положение.
Функции стопы
Основное назначение стопы – создать опору для тела человека при стоянии и содействовать его передвижению.
Стопа выполняет три биомеханические функции: рессорную, балансировочную и опорную.
Рессорная функция - смягчение толчков при ходьбе, беге, прыжках. Она возможна благодаря способности стопы упруго распластываться под действием нагрузки с последующим обретением первоначальной формы. Стопа, подрессоренная спереди, снаружи и изнутри, при изменении направления общей нагрузки и формы опорной поверхности способна изменять свою форму, перемещаясь в трех плоскостях, совершая движения подобно "лодке на волнах при зыблении моря". Это важно для "улавливания" мелких неровностей почвы.
При снижении сводов стопы толчки более резко передаются на суставы нижних конечностей, позвоночника внутренние органы, что способствует ухудшению условий для их функционирования, микротравматизации, смещениям.
Балансировочная функция - регуляция позы человека при движениях. Она выполняется благодаря возможности движения в суставах стопы в трех плоскостях и обилию рецепторов в связочном аппарате. Здоровая стопа скульптурно охватывает неровности опоры и человек осязает площадь, по которой проходит. При изменении положения костей и суставов, связочный аппарат деформируется, в результате страдают координация движений и устойчивость.
В опорной функции проявляется в способность стопы формировать опору для тела человека, противодействуя вертикальной нагрузке массы тела.
Это самая сложная функция стопы, так как в ней используются и рессорность и способность к балансировке.
В процессе ходьбы последовательно реализуются все три функции стопы.
При снижении высоты сводов, страдают все функции стопы.
| Стопу необходимо рассматривать в системе "стопа - нижняя конечность - позвоночник" В опорных структурах тела каждый вышележащий сустав зависит от нижележащего и наоборот. Заболевание стопы – причина асимметрии всего тела. На рисунке показаны основные позиционные нарушения при плоскостопии. Уплощение стопы вызывает каскад компенсаторных изменений и перегрузок нижних конечностей, таза, позвоночника. Стопа, распластываясь и отклоняясь кнаружи, ведет за собой наружную ротацию голени и компенсаторную внутреннюю ротацию бедра. При этом увеличивается Х-образность коленей. С другой стороны, положение вышележащих по отношению к стопе сегментов тела может улучшить состояние сводов стопы. Стопа играет важную роль в формировании осанки. | 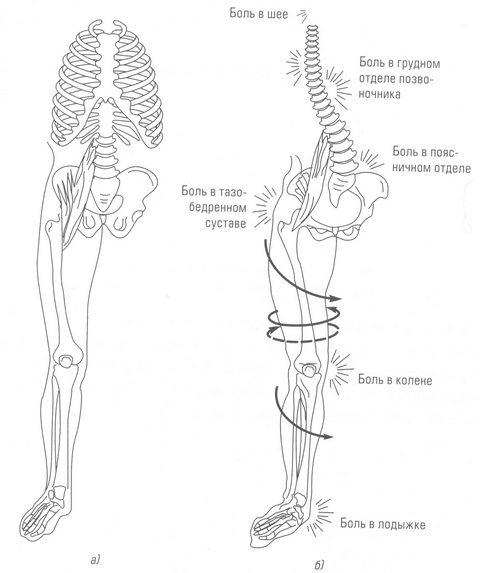 |
|
| Изменения, возникающие в вышележащих отделах тела при деформациях стоп: | ||
| а) нормальная стопа | б) деформация стоп | |
Особенности детской стопы
У детей до 3-х лет значительно развит подкожно-жировой слой, он заполняет всю нишу внутреннего продольного свода, выполняя сводоформирующую роль и роль амортизатора. Жировая подушка дает ложные представления об уменьшении размеров мягкого свода и уплощении внутреннего продольного свода.
Поэтому, оценить истинное состояние стоп ребенка может только врач на основании данных клинического осмотра, измерений параметров стоп, плантографии.
Связки стопы у ребенка содержат мало эластических волокон много основного вещества. Основная роль в пассивной фиксации сводов принадлежит подошвенному апоневрозу.
У детей суставные щели шире, чем у взрослых. Это делает суставы подвижными и снижает роль суставных поверхностей как пассивного стабилизатора сводов. До 6-и лет на рентгенограммах не прослеживаются силовые линии в костях стопы, что свидетельствует об их функциональной несостоятельности и уязвимости. Кости предплюсны до 6-и лет не дифференцированы.
Факторы, приводящие к изменениям стоп.
Неблагоприятные изменения стоп могут быть следствием:
• интенсивных физических нагрузок при занятиях физическим трудом и спортом. При этом возникает утомление мышц и связок.
• последствием травм и заболеваний нижних конечностей, приводящие к нарушению анатомических соотношений в суставах, смещению зон нагрузок, изменению стереотипа биомеханики движения.
• увеличения массы тела, создающего повышенную нагрузку на своды стоп.
• изменения гормонального фона, влияющие на степень эластичности связок, на процессы обмена в тканях.
• возрастных изменений. Значительная утрата амортизационных свойств возникает вследствие дегенеративно-дистрофических процессов в хрящевой ткани.
• ношение обуви на высоком каблуке.
| С увеличением приподнятости пятки давление с пятки переносится в область передних опорных точек. Так при использовании обуви с высотой каблука 7 см. нагрузка на передние опорные точки увеличивается в три раза. | 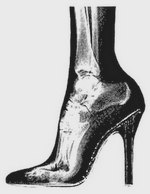 |
Каждый из этих факторов в отдельности, а чаще всего их сочетание, усиливает нагрузки на ноги человека, что на фоне слабости мышц и связочного аппарата стопы и голени, может привести к снижению высоты сводов и/или к изменению положения пяточной кости.
Наиболее чувствительными периодами жизни человека в плане риска деформации стопы являются:
• Начало ходьбы детей;
• Начало школьного обучения. В этот период нагрузка на стопы существенно возрастает;
• Подростковый возраст, сопровождающийся быстрым ростом костей;
• Беременность;
• У женщин - после 35 лет.
Уплощение сводов стопы при ослаблении мышечно-связочного аппарата именуется плоскостопием.
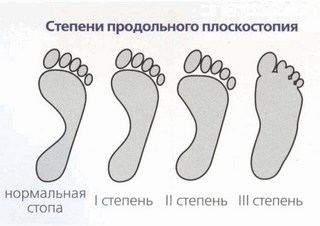
Различают продольное плоскостопие при снижении (уплощении) продольных сводов, поперечное – при расширении поперечного размера стопы (ее распластанности) и комбинированное (продольно-поперечное).
По степени выраженности патологии выделяют 3 степени плоскостопия.
При продольном плоскостопии становится плоским продольный свод, а стопа соприкасается с полом практически всей своей поверхностью. Длина стопы при этом немного увеличивается.
|
Первая степень обычно не беспокоит человека, за исключением усталости в ногах и болевых ощущениях в стопах при физической нагрузке. Вторая степень дает о себе знать усиливающимися болями в ногах, затруднениями при подборе обуви. Третья степень продольного плоскостопия вызывает постоянные боли в ступнях, голени и даже пояснице, а подбор обуви на этой стадии не просто затруднен, а иногда даже и невозможен вовсе. |
 |
|
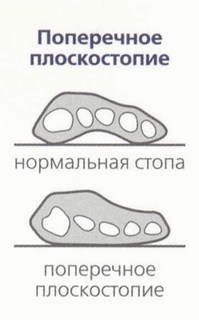
При поперечном плоскостопии уплощается поперечный свод стопы, а ее длина немного уменьшается. Первая степень этого вида плоскостопия обычно проявляется в периодических болях в стопах, особенно в передней части. Вторая степень приносит боли, локализованные под головками средних плюсневых костей. Третья степень дает о себе знать постоянными и сильными болями под головками плюсневых костей, там же, как правило, формируются натоптыши. |
 |
Для оценки состояния сводов стопы существуют многочисленные тесты. Однако, как правило, их выполнение требует специальной подготовки и соответствующих инструментов, приборов.
Поводом для обращения к специалисту могут быть следующие признаки:
• ноги быстро устают после подвижной работы, которая требует постоянного движения, либо во время статичной работы, в ходе которой приходится стоять практически неподвижно в течение длительного времени;
• к вечеру появляются неприятные ощущения в ногах: усталость, отечность, боль и чувство тяжести;
• на старой обуви заметно, как каблуки стоптаны с внутренней стороны;
• нога словно увеличилась в размере: привычная обувь становится тесной, и приходится покупать новую, практически на размер больше;
• боли из стопы распространяются выше вплоть до колена, иногда сочетаются с болями в пояснице и голове.
Плоскостопие является предпосылкой развития других патологических состояний.
У пациентов, страдающим поперечным плостопием часто встречается вальгусное отклонение 1-го пальца (Hallux Valgus), то есть, отклонение первого пальца кнаружи (к мизинцу). В особо тяжёлых случаях 1-ый палец ложится (“наползает”) на соседний палец или располагается под ним.
Аналогичным образом, хотя и гораздо реже, мизинец может отклоняться вовнутрь - в сторону большого пальца (Varus 5-го пальца).
| Отклонению пальцев способствует ношение обуви на высоком каблуке: из-за приподнятости пяточной части стопы получается повышенная нагрузка на головки плюсневых костей, которые стремятся разойтись; вместе с ними расходятся и пальцы. В обуви с узким носком недостаточно места для нормального расположения пальцев, фаланги 1-го и 5-го пальцев, следуя за формой жесткого носка обуви, смещаются, соответственно, кнаружи и вовнутрь. | 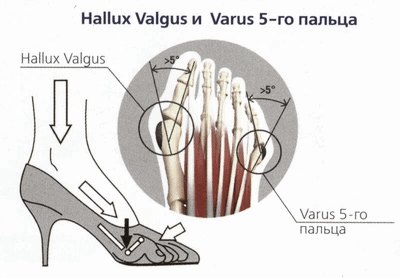 |
| Рекомендуемые ортопедические изделия: | межпальцевые перегородки |
| Другим неблагоприятным последствием плоскостопия являются молотообразные пальцы. При ношении обуви с узким носком пальцы стопы не имеют возможности полностью выпрямиться. В результате чего они сгибаются в межфаланговых суставах, напоминая своей формой молотки. Чаще это проявляется на 2, 3 и 4 пальцах стопы. При этом тыльная поверхность пальцев в области суставов резко выступает вперёд и вверх, и легко натирается обувью. | |
| Рекомендуемые ортопедические изделия: | корректоры пальцев стопы |
Выступающие места ступни принимают на себя нагрузку от давления обуви и сухого трения.
В результате чего в местах контакта ступни с обувью идет процесс усиленного образования и утолщения эпителиального слоя (гиперкератоз), то есть, образуется омозолелость.
С прекращением давления омозолелость постепенно исчезает.
В противном случае с течением времени омозолелость превращается в мозоль, которая проявляется резким утолщением ороговелой части кожи. Ороговелость уходит вглубь кожи и давит на нервные окончания, причиняя боль.
В случае молоткообразных пальцев мозоли образуются на тыльной поверхности выступающих пальцев (в области межфаланговых суставов)
При вальгусном отклонении 1-го пальца и варусном отклонении 5-го пальца – в области головок плюсневых костей.
Помимо кожи реагировать на травматическое воздействие может и подлежащая под ней костная ткань.
|
Так, многие женщины сталкиваются с проблемой так называемых “шишек”, “косточек”. |
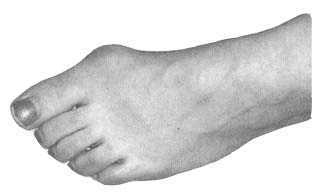 |
| Рекомендуемые ортопедические изделия: | протекторы "косточек" |
|
Наползание 1-го и 5-го пальцев стопы на соседние (2-ой и 4-ый) при их отклонении влечет смещение головок II и IV плюсневых костей к подошвенной части стопы. |
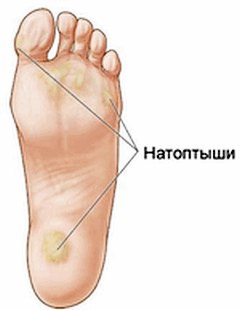 |
| Рекомендуемые ортопедические изделия: | протекторы "натоптышей" |
|
Из-за перерастяжения и хронической микротравматизации подошвенного апоневроза при плоскостопии у места его прикрепления к пяточной кости происходит образование шиповидного остеофита - костного разрастания в виде шипа – “пяточной шпоры”. |
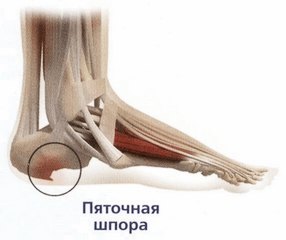 |
| Рекомендуемые ортопедические изделия: |
|
|
Плоскостопие в сочетании с ношением тесной обуви (особенно, на высоком каблуке) может привести к врастанию ногтей. Ногтевая пластинка под воздействием внешних сил врезается в ногтевой валик и постоянно давит на него. |
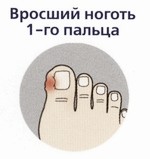 |
| Рекомендуемые ортопедические изделия: |
межпальцевые перегородки; |
| Плоскостопия часто сопровождается изменением положения пяточного отдела стопы по отношению к голени. Различают вальгусную позицию пятки, когда стопа развернута вовнутрь и варусную позицию пяточной кости – отклонение кнаружи. | 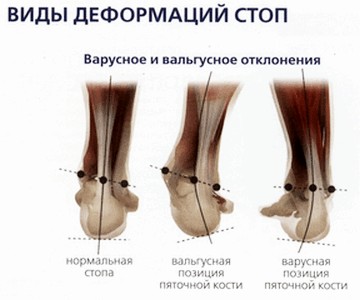 |
| Рекомендуемые ортопедические изделия: | стельки |
Лечение деформаций стоп.
Лечение деформаций стоп является комплексным процессом и включает в себя:
- использование ортезов;
- физиотерапию и лечебную физкультуру;
- использование рациональной обуви.
Для сохранения достигнутой коррекции необходимо укреплять мышцы стопы и ног в целом. Наиболее эффективны упражнения с помощью специальных массажеров, имеющих мягкоупругие шипы – массажные шарики, валики и коврики. Воздействуя на подошвенную поверхность стопы, они мягко массируют мышцы, активизируют рефлексогенные зоны, улучшая кровообращение. Нежелательно пользоваться жесткими массажерами, особенно детям и пациентам с явлениями острого воспаления подошвенной области, так как при этом будут травмироваться нервы и сосуды.
Для оздоровления и укрепления стоп хороши прогулки босиком по траве, песку и мелкой гальке.
Ортезирование стоп
Задача ортезов стелек-супинаторов, различных корректоров стопы) – сбалансировать стопу в нейтральном положении во время ходьбы, сгладить удар в момент соприкосновения стопы с опорной поверхностью и обеспечить поддержку сводов стопы во время опоры.
Все существующие ортопедические стельки, используемые при плоскостопии, имеют схожее строение. В районе внутреннего свода стопы моделируется супинатор, в районе пятки делается специальное углубление, зона переката приподнимается, а в районе поперечного свода располагается метатарзальная подушка. Передняя часть ортопедической стельки в коррекции не участвует, она называется «хлястик». Если хлястик убрать, то получится полустелька.
Важный элемент в стельке – это “клинья”. Это такие структурные характеристики, которые позволяют изменять угол постановки стопы относительно поверхности. К примеру, при вальгусном отклонении пятки под нее подкладывается клин, утолщением к внутренней части стопы и пятка принимает правильное положение при ходьбе. При уплощении продольного свода стопы традиционная ортопедическая стелька при продольном плоскостопии имеет два клина, внутренний под пяткой и внешний под передним отделом. Естественно, на эффективность стельки влияет не только расположение клиньев, но и их высота.
|
Подбор ортопедических стелек, обуви может основываться на объективных данных, например, данных подометрии. При этом прибор (подометр) может быть частью общей системы регистрации и компьютерного анализа распределения нагрузки под стопой. Данные о распределении нагрузки обрабатываются специальной программой и выдаются на монитор в виде карты распределения нагрузок под стопой и указания рекомендуемого вида стелек. |
 |
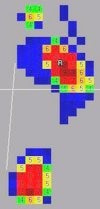 |
Использование рациональной обуви.
Правильно подобранная обувь является важным фактором при лечении плоскостопия. По рекомендациям врачей ортопедов предпочтение стоит отдать обычным кожаным туфлям. Причем кожа должна быть достаточно мягкой, а на подошве должен быть небольшой каблук. Также вполне подойдут качественные спортивные кроссовки. Женщинам следует ограничить себя в ношении высоких шпилек и платформы. Они неравномерно распределяют нагрузку на стопу при ходьбе и могут только усугубить плоскостопие.
Выбирая обувь в магазине, следует руководствоваться следующими нехитрыми принципами.
• Предпочтение желательно отдать кожаной обуви. Ни один синтетический материал по своим свойствам не сравнится с натуральной кожей. Подошва по возможности тоже должна быть из кожи.
• В обуви должен быть каблук, обычно средних размеров. В детской обуви он должен иметь высоту 0,5 сантиметров и по площади занимать не меньше трети всей подошвы. Носок должен быть широкий.
• Качественная обувь приятна на вид, не имеет внешних и внутренних дефектов, не пачкает руки, не имеет неприятного запаха. При ходьбе не натирает, не вызывает аллергии.
• Подошва должна быть гибкой, хорошо гнуться при ходьбе. Не стоит верить на слово продавцам о том, что твердая подошва «разносится».
Выбирая обувь при плоскостопии, не забывайте обращать внимание на такой важный фактор как “комфорт”. Самочувствие ваших ног всегда подскажет вам правильный выбор туфлей или сапог. А что касается выбора ортопедической обуви, то тут следует довериться врачам-ортопедам.
